Ghi điện cơ trong lâm sàng thần kinh
Ghi điện cơ trong lâm sàng thần kinh
PGS TS Nguyễn Hữu Công,
Hội Thần kinh học TP HCM
Trường Đại học Y khoa Phạm Ngọc Thạch
Bệnh viện Ngoại Thần kinh Quốc tế
CƠ SỞ
Tổng quát
Phương pháp ghi điện cơ, thực ra thường được y văn gọi là phương pháp Chẩn đoán điện (electrodiagnosis), bao gồm các phương pháp: 1) đo dẫn truyền thần kinh (nerve conduction studies), 2) điện cơ đồ (electromyography – EMG). Ngoài ra, còn có một số kỹ thuật khác như: kích thích lặp lại liên tiếp (repetitive stimulation), phản xạ nhắm mắt (blink reflex), tetany test…
Quy trình khám nghiệm
Người bác sỹ làm điện cơ cần phải có hiểu biết về giải phẫu, sinh lý và lâm sàng thần kinh, đặc biệt là của hệ thần kinh ngoại vi và hệ cơ xương. Trước khi làm chẩn đoán điện cần phải khám lâm sàng thần kinh, từ đó xác định mục đích làm điện cơ trên từng bệnh nhân cụ thể, trong quá trình làm điện cơ lại có bổ sung hoặc sửa đổi, tùy thuộc những vấn đề vừa nảy sinh.
Điện cơ cũng chỉ là một xét nghiệm, phải xem xét kết quả điện cơ trong tổng thể lâm sàng và các xét nghiệm khác.
PHƯƠNG PHÁP ĐO DẪN TRUYỀN THẦN KINH
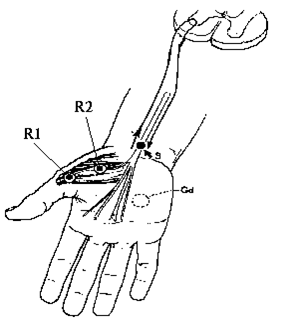
Bao gồm: đo thời gian tiềm vận động ngoại vi, tốc độ dẫn truyền của dây thần kinh (NCV: nerve conduction velocity) bao gồm tốc độ dẫn truyền vận động (MCV) và tốc độ dẫn truyền cảm giác (SCV), và thời gian tiềm của sóng F. Thường chỉ đo được trên một số dây thần kinh: dây thần kinh giữa (median n.) hoặc trụ (ulnar n.) và quay (radial n.) cho chi trên, dây chầy sau (posterior tibial n.), dây hiển (sural n.) và mác nông hoặc mác sâu (superficial peroneal & deep peroneal n.) cho chi dưới. Trong 12 đôi dây thần kinh sọ não, chỉ có khả năng đo dẫn truyền (không trực tiếp) của dây V và VII.
Thời gian tiềm vận động ngoại vi và tốc độ dẫn truyền vận động: (Distal Motor Latency – DML & Motor Conduction Velocity – MCV)
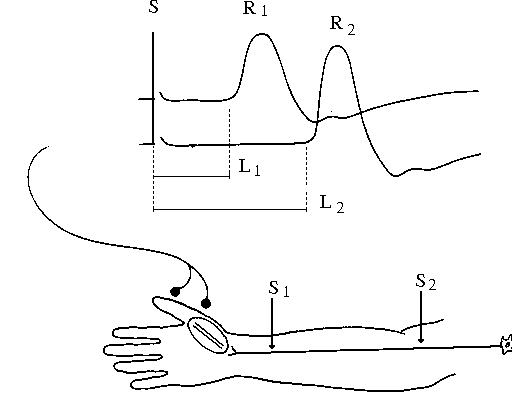
Khi kích thích một dây thần kinh vận động bằng một xung điện, dây thần kinh sẽ bị khử cực tại điểm kích thích, tạo thành một xung thần kinh. Xung này di chuyển dọc theo dây thần kinh vận động, gây co cơ. Điện cực ghi (đặt trên bắp cơ) ghi được hoạt động điện do co cơ sinh ra, khi tăng dần cường độ kích thích, thì làn sóng ghi được do co cơ trên màn hình máy cũng tăng biên độ. Tới một giới hạn nào đó, khi tăng cường độ kích thích thì biên độ sóng co cơ cũng không tăng theo, chứng tỏ tất cả các sợi thần kinh vận động của dây thần kinh đó đều đã bị kích thích. Sóng co cơ khi đó được gọi là hay điện thế hoạt động cơ toàn phần (Compound Muscle Action Potential – CMAP). Thời gian tính từ khi kích thích dây thần kinh đến khởi điểm của CMAP, được gọi là thời gian tiềm vận động (motor latency). Thời gian tiềm này bao gồm 3 thành phần: 1) Thời gian dẫn truyền dọc theo dây thần kinh; 2) Thời gian dẫn truyền qua synap; và 3) Thời gian lan tỏa khử cực dọc theo sợi cơ. Nếu muốn tính được tốc độ dẫn truyền xung của riêng dây thần kinh vận động, ta phải kích thích tại 2 điểm khác nhau. Khi kích thích thân dây thần kinh tại điểm ngoại vi của nó (dây giữa và trụ tại cổ tay, dây chày ở ngay sau mắt cá trong, dây mác ở cổ chân) thì ta có được thời gian tiềm vận động ngoại vi (Distal Motor Latency – DML), tính bằng ms. Ta đặt ký hiệu là L1. Sau đó nếu kích thích chính dây thần kinh ấy ở phía trên (dây giữa và dây trụ ở khuỷu tay, dây chày và mác ở đầu gối), ta lại được một đáp ứng co cơ (CMAP) khác, có thời gian tiềm dài hơn, vì xung điện kích thích phải di chuyển dọc theo thân dây thần kinh trên một quãng đường dài hơn, ta gọi nó là L2. Hiệu số t=(L2-L1) chính là thời gian xung kích thích đi giữa 2 điểm kích thích điện.
Dùng thước dây để đo khoảng cách giữa 2 điểm, gọi là d, tính bằng mm. Tốc độ là: v = d/t tính bằng m/s. Đó chính là tốc độ dẫn truyền vận động (Motor Conduction Velocity – MCV).
Ngoài tốc độ, chúng ta còn quan tâm tới biên độ (amplitude) và hình dạng của CMAP. Biên độ là chiều cao của đường ghi đáp ứng co cơ, tính từ đường đẳng điện tới đỉnh của nó, biên độ tính bằng mV. Người ta còn tính diện tích (area) của phần nằm giữa đường ghi đáp ứng co cơ và đường đẳng điện.
Ứng dụng:
- So sánh với giá trị bình thường của từng dây thần kinh, nếu thời gian tiềm dài hơn, MCV chậm hơn, thì chứng tỏ dây thần kinh bị tổn thương bao Myelin.
- So sánh biên độ của CMAP: nếu kích thích ở phía trên có biên độ thấp hơn so với kích thích ở dưới trên 50%, đó là hiện tượng chẹn dẫn truyền (conduction block) một phần tại điểm nằm giữa 2 điểm kích thích. Ví dụ khi tìm hiện tượng chèn ép dây mác ở phía sau của đầu trên xương mác, và dây trụ ở rãnh khuỷu tay.
- Hiện tượng phát tán theo thời gian (temporal dispersion) là: CMAP với kích thích dây thần kinh gần trung tâm (ví dụ: dây giữa ở khuỷu tay) có biên độ thấp hơn CMAP với kích thích phía ngoại vi (ví dụ: dây giữa ở cổ tay), nhưng lại rộng hơn (đáp ứng co cơ kéo dài ra), và do vậy diện tích phần nằm dưới đường ghi co cơ ít thay đổi. Hiện tượng này thường là do dây thần kinh bị tổn thương myelin từng ổ và rải rác suốt dọc chiều dài của nó, hay thấy trong các bệnh bệnh dây thần kinh hủy myelin mắc phải, như hội chứng Guillain-Barré hay CIDP.
Tốc độ dẫn truyền cảm giác: (Sensory Conduction Velocity – SCV)
Sóng ghi được khi kích thích dây thần kinh cảm giác, gọi là điện thế hoạt động của dây thần kinh cảm giác (sensory nerve action potential – SNAP). Thời gian tiềm cảm giác là thời gian tính từ lúc kích thích điện cho tới lúc thu được sóng đáp ứng. Có 2 phương pháp nghiên cứu dẫn truyền thần kinh cảm giác.
- Phương pháp thuận chiều (orthodromic): kích thích điện vào thụ thể cảm giác ở ngoài da và ghi đáp ứng trên thân dây thần kinh, xung điện đi xuôi chiều sinh lý của dẫn truyền cảm giác.
- Phương pháp ngược chiều (antidromic): kích thích điện trên thân dây thần kinh và ghi đáp ứng ở vùng chi phối cảm giác da – dermatoma của nó, xung động điện đi ngược chiều sinh lý của dẫn truyền cảm giác.
Ứng dụng:
Trong thực tế thường nghiên cứu dẫn truyền cảm giác của: dây giữa, dây trụ, dây quay, dây mác nông.
- Trong bệnh đa dây thần kinh gây tổn thương sợi trục, biên độ của điện thế cảm giác thấp xuống hoặc mất.
- Trong hội chứng ống cổ tay giai đoạn sớm, thời gian tiềm cảm giác của dây giữa dài ra trong khi của dây trụ là bình thường.
- Trong các bệnh cơ và bệnh neuron vận động, đường cảm giác không bị ảnh hưởng, nên thời gian tiềm cảm giác và biên độ của đáp ứng cảm giác là bình thường.
- Nếu BN mất cảm giác trên lâm sàng, nhưng SCV và biên độ SNAP bình thường, ta nghi rễ sau.
Sóng F, thời gian tiềm và tần số
Khi kích thích dây thần kinh vận động, xung thần kinh di chuyển theo cả 2 hướng: ly tâm và hướng tâm. Hướng ly tâm cho đáp ứng co cơ (CMAP), dùng để đo DML và MCV. Hướng hướng tâm, đi ngược về phía các rễ trước của tủy sống, kích động các neuron vận động của sừng trước tủy sống. Một số neuron phát ra xung thần kinh mới xuôi xuống theo hướng ly tâm, tạo nên một co cơ nữa. Trên màn hình của máy điện cơ, sau đáp ứng M còn có một đáp ứng co cơ nữa, gọi là sóng F. Gọi là sóng F vì thoạt đầu người ta phát hiện nó ở chân (F: foot), về sau thấy cũng có sóng này ở tay. Khi bị kích thích, không phải tất cả các neuron của sừng trước tủy sống đều đáp ứng, mà chỉ có một nhóm nhỏ đáp ứng, do vậy sóng F có biên độ nhỏ hơn nhiều so với CMAP. Ngoài ra, mỗi một xung điện hướng tâm khác nhau sẽ cho đáp ứng của một nhóm neuron khác nhau. Kết quả là khi kích thích nhiều lần vào cùng một dây thần kinh, ghi đáp ứng ở cùng một bắp cơ do dây đó chi phối, ta lại được những sóng F có hình dạng và thời gian tiềm luôn thay đổi. Thông thường người ta hay dùng chuỗi 16 hoặc 20 kích thích, và tính tần số xuất hiện sóng F (F wave frequency), qui thành %
-
Ứng dụng:
- Sóng F cũng để khảo sát gián tiếp tốc độ dẫn truyền vận động: muốn tìm hiểu về tốc độ dẫn truyền của đoạn thần kinh ở cao, như từ nách lên tới cổ, hay từ khoeo chân tới thắt lưng, nếu MCV ở đoán dưới là bình thường, nhưng thời gian tiềm của sóng F lại dài ra, suy ra đoạn bị chậm dẫn truyền nằm ở đoạn gốc của dây thần kinh, các đám rối thần kinh, hoặc rễ trước.
- Hội chứng Guillain-Barré: trong giai đoạn sớm, có thể dịch não tủy chưa có phân ly Albumin – tế bào, thời gian tiềm sóng F đã có thể kéo dài, hoặc mất hẳn sóng F.
- Trong bệnh neuron vận động, tần số sóng F suy giảm, sóng F trở nên đơn điệu về hình dạng.
Phản xạ H: (H-reflex)
Phản xạ H do P.Hoffmann phát hiện (do vậy mang tên H). Phản xạ này ghi được ở tất cả các bắp cơ của trẻ em. Nhưng ở người lớn phản xạ này mất dần và thường chỉ còn ghi được ở cơ sinh đôi cẳng chân, cơ dép, cơ gấp cổ tay quay.
Cách ghi phản xạ H: kích thích điện vào thân dây thần kinh tọa ở hố khoeo chân. Với cường độ kích thích thấp, sóng co cơ chưa xuất hiện hoặc đã có nhưng biên độ còn rất thấp, phía sau nó là 1 sóng có biên độ cao hơn và cách một khoảng cách cố định. Đó chính là phản xạ H. Khi cường độ kích thích tăng dần lên, biên độ co cơ trực tiếp sẽ cao dần, và tối đa là trở thành CMAP. Khi tăng dần cường độ kích thích như vậy, biên độ của phản xạ H cũng cao dần, nhưng tới một mức nào đó sẽ nhỏ đi, rồi biến mất.
Cơ chế sinh lý của phản xạ H: xung kích thích đi theo các sợi cảm giác (nằm trong thân dây thần kinh hỗn hợp cảm giác và vận động), đi ngược về phía tủy sống, tới rễ sau của tủy sống, rồi tới sừng trước, gây co cơ. Cung phản xạ H là cung phản xạ 1 synap kinh điển của tủy sống, bao gồm cả đường cảm giác, lẫn đường vận động.
Ứng dụng:
- Phản xạ H ở chân (cơ dép/cơ sinh đôi cẳng chân) giúp khảo sát khả năng tổn thương rễ S1. Phản xạ H ở cơ gấp cổ tay quay (Flexor carpi radialis) cho thông tin về dẫn truyền cảm giác hướng tâm ở đoạn gần gốc của tay (rễ C6 và C7).
- Giúp chẩn đoán phân biệt loại bệnh đa dây thần kinh chỉ tổn thương sợi cảm giác, trong khi các sợi vận động alpha còn nguyên vẹn.
- Mất phản xạ H là 1 dấu hiệu sớm nhất để chẩn đoán hội chứng Guilain – Barré.
- Người ta còn nghiên cứu phản xạ H trong một số bệnh lý thần kinh trung ương như: bệnh Parkinson, loạn trương lực (dystonia), chấn thương tủy sống…
Các đáp ứng muộn (sóng F và phản xạ H) rất có ích lợi cho nghiên cứu dẫn truyền thần kinh ở trẻ nhỏ. Chi thể của trẻ rất ngắn, việc đo lường khoảng cách để tính tốc độ (MCV và SCV) khó khăn và dễ sai số. Người ta đã chứng minh là thời gian tiềm ngắn nhất của sóng F và phản xạ H có tương quan chặt chẽ với chiều cao và cân nặng của trẻ. Trẻ sơ sinh có tốc độ dẫn truyền thần kinh (MCV và SCV) khoảng bằng 1/2 của người lớn, tốc độ sẽ tăng dần theo tuổi, tới khoảng 3-5 tuổi thì đạt tới giá trị của người lớn. Bình thường ở trẻ 1-2 tuổi, thời gian tiềm ngắn nhất (minimal latency) của phản xạ H là dưới 18 ms, còn ở trẻ 3-5 tuổi là dưới 20 ms. Thời gian tiềm ngắn nhất của sóng F ở trẻ dưới 5 tuổi là dưới 18 ms.
PHƯƠNG PHÁP ĐIỆN CƠ: (Electromyography hoặc needle EMG)
Điện cơ thường qui thường dùng loại điện cực kim đồng tâm. Có 4 bước khám nghiệm điện cơ kim.
Hoạt động điện do đâm kim (Insertional activity)
Bệnh nhân thư giãn cơ, đâm điện cực kim xuyên vào cơ, nhằm khảo sát các hoạt động điện do kim đâm gây ra
Ứng dụng:
- Điện thế do đâm kim bị giảm mất trong cơn kịch phát của bệnh liệt chu kỳ, hoặc khi kim điện cực di chuyển trong tổ chức xơ sợi hoặc mỡ.
- Điện thế do đâm kim tăng lên thường do mất phân bố thần kinh (denervation), đôi khi cũng có trong các bệnh cơ.
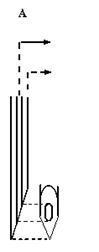
Hình 4: Kim điện cơ kiểu đồng tâm (concentric needle) là kim thông thường, dùng trong các xét nghiệm điện cơ thường quy, kim ghi được điện thế của một nhóm các sợi cơ (và do vậy ghi được các MUP). |
Hoạt động điện tự phát (spontaneous activity): Để kim nằm im trong bắp cơ đang thư giãn hoàn toàn (không co cơ), nhằm tìm các hoạt động điện tự phát của cơ đó nếu có. Thường gồm điện thế co giật sợi cơ và sóng nhọn dương, người ta chia mức độ xuất hiện thành 4 độ:
(+1) tăng điện thế do đâm kim;
(+2) có ở ít nhất là 2 vị trí được thăm dò trong bắp cơ đó;
(+3) Bất kỳ tại vị trí nào của bắp cơ cũng có thể thấy các điện thế tự phát;
(+4) Các sóng điện thế tự phát rất nhiều, gần như tràn ngập màn hình.
Ứng dụng:
- Nếu điện thế tự phát xuất hiện ở mức 2 (+), tức là có hiện tượng mất phân bố (chi phối) thần kinh của cơ đó. Căn cứ vào các sơ đồ thần kinh – cơ, có thể định khu được chỗ tổn thương của dây thần kinh ngoại vi (hoặc rễ hay đám rối…).
- Liệt trung ương hoặc hoặc hysteria thì không có hoạt động điện tự phát ở cơ bị liệt. Nếu có điện thế tự phát trên bệnh nhân liệt trung ương, thì cần nghi có tổn thương ngoại vi thứ phát.
Điện thế của đơn vị vận động (motor unit action potentials – MUP/MUAP)
Cho bệnh nhân co cơ một cách nhẹ nhàng để các đơn vị vận động phát xung rời rạc, khảo sát hình ảnh của từng điện thế của đơn vị vận động. MUP (hay MUAP) là sóng thu được trên màn hình khi các sợi cơ thuộc 1 đơn vị vận động cùng co. Mỗi MUAP là của 1 đơn vị vận động, nó được đặc trưng bởi: biên độ, thời khoảng và số lượng pha.
Ứng dụng: tại mỗi một cơ, ta cố gắng thu nhận được 20 MUAP, từ đó tính được số trung bình của biên độ, thời khoảng và số pha của MUAP chung cho bắp cơ đó. Những chỉ số này, được so sánh với tiêu chuẩn bình thường, giúp chẩn đoán phân biệt yếu bại hoặc teo cơ do bệnh cơ (myogenic) với do căn nguyên thần kinh (neurogenic), ví dụ phân biệt giữa teo cơ do bệnh loạn dưỡng cơ với teo cơ do bệnh xơ cột bên teo cơ.
Hình ảnh kết tập (recruitment pattern): Yêu cầu bệnh nhân co cơ mạnh dần lên, khi co cơ còn nhẹ, chỉ có các MUAP đơn lẻ xuất hiện rời rạc. Khi co cơ mạnh hơn, sẽ có nhiều đơn vị vận động khác tham gia vào co cơ, trên màn hình xuất hiện nhiều MUAP hơn, gọi là hình ảnh kết tập. Tới mức co cơ cực đại thì trên màn hình dầy đặc các MUAP, không còn thấy đường đẳng điện nữa, ta gọi là hình ảnh giao thoa (interference pattern).
Ưng dụng:
- So sánh trong bệnh neuron vận động trên với bệnh neuron vận động dưới: Trong bệnh neuron vận động dưới (xơ cột bên teo cơ, bệnh lý thần kinh ngoại biên, có hình ảnh giảm kết tập và giao thoa không hoàn toàn, với các nhịp phóng điện của từng MUAP nhanh hơn (fast firing rates). Ngược lại, trong tổn thương thần kinh trung ương, có hình giảm kết tập, với nhịp phóng điện chậm.
- Trong bệnh cơ: có kết tập sớm, nhanh có hình ảnh giao thoa với biên độ thấp.